据统计,2015年中国医疗卫生费用将达到39517亿人民币,慢病患者的费用高达28000亿。药厂、医疗器械厂,以及BAT等互联网公司各路英豪纷纷磨拳擦掌,都试图以“互联网+”的手段和速度在这个庞大的市场中分得一杯羹。

2012年,中国60岁以上人口共计1.94亿人,65岁以上的人口数量为1.27亿人。预计未来仍将以每年3%左右的速度增长,到2030年我国65岁以上老年人总数将突破2亿人。据统计,2012年中国60岁以上人口慢病患病率为55%,65岁人口慢病患病率为75%。
由于慢性病具有起病缓、病程长,经常反复发作,患者需长期治疗和服药,是社会医疗卫生支出最高的群体。据统计,中国70%的医疗卫生费用来自慢病患者,如果按照2014同比增长速度计算,2015年中国医疗卫生费用将达到39517亿人民币,慢病患者的费用高达28000亿。药厂、医疗器械厂,以及BAT等互联网公司各路英豪纷纷磨拳擦掌,都试图以“互联网+”的手段和速度在这个庞大的市场中分得一杯羹。于是“互联网+慢病管理”甚嚣尘上。本文将探讨到底互联网和慢病管理谁“+”谁的问题。
中国目前慢病以及慢病管理的状况
据官方统计,2012年中国成人高血压患病率是25.2,%,患病人数约2.5亿人;糖尿病患病率为9.7%,患者约为1亿人。去掉糖尿病高血压并发症因素,这两部分人群就接近3亿人。而这个庞大的人群,知晓率和就医率并不高,治疗达标的更是只有很一小部分。以糖尿病为例,中国的糖尿病患者50%没有意识到自身患病,其中有一半人没有接受治疗,其中有一半人不能坚持治疗,而坚持治疗的患者中只有一半可以达标。
糖尿病主要危害是急、慢性并发症,平均在医院治疗的糖尿病患者一半患有并发症。伴有并发症的糖尿病患者直接治疗费用是非并发症患者的3--5倍。结合前面的数据,至少9000万糖尿病患者没有得到有效管理,其中90%根本没有管理。他们中随时会有人进入急性并发症阶段,必须住院接受手术治疗,给个人和家庭,以及社会带来巨大的负担。
目前中国整个医疗卫生系统只针对疾病治疗,没有系统性和落地实施的干预和管理。严格地说,中国的慢病管理还只是一个概念。如果硬要说市场上有类似慢病管理行为的实体,那就只能说会议营销卖保健品的比较像了,当然,内涵完全不是一回事。
慢病管理的性质与国外的经验
国外的慢病管理是成系统、专业协同式和落地的,也经历了很多失败的尝试。以美国为例,随着社会的老龄化,美国从80年代开始限制用药,主要手段有:处方集/用药目录、依案例给付、依诊断群给付(DRG)、依人头给付,等等,但这些措施并没有大幅降低医疗卫生费用。于是他们做了很多研究,发现过去医疗费用管控无效的主要原因,即只强调医疗服务部分,不管疾病的进展过程。慢性疾病过程很长,必须管控病人治疗之后的行为。如果有药师、营养师、护士等专业人士继续跟踪病人服药,提醒锻炼和饮食,控制体重,帮助医生去管理它的治疗成效,会得到一个性价比高的医疗成果,于是慢病干预的重要性也就凸显出来,这才有了我们今天所讲的慢病管理概念。
以糖尿病为例,糖尿病维护和控制,或者叫糖尿病干预,包括检测、用药、饮食,以及锻炼,涉及到医学、药学、营养学、运动学,以及行为科学等学科。相关的职业包括医生、药师、营养师、理疗师、运动生理专家,糖尿病教育专员,以及护士。
实际上,上述众多的糖尿病相关工作和职业对糖尿病控制只起到了规划、反馈、监督、提醒,以及指导的作用,大部分工作还是由糖尿病患者自己来完成。所以说,患者行为是糖尿病管理的核心,即下决心并在兼顾日常生活的其它目标、各种选择和需求的情景下寻求维持健康的生活方式。
糖尿病患者需要努力达成的健康的生活方式至少应该是坚持检测、坚持用药、坚持锻炼,以及坚持合理饮食。对于绝大部分患者来说,这四种行为,都不是他们心里想做的,是很痛苦的,或者从某种意义上讲,是极端反人类的。它要求养成坚持天天扎一次手指,忍受每天痛一次的习惯;坚持一天2-3次按时服药的习惯;坚持每天枯燥地快走1个小时的习惯;戒掉懒散(如打麻将、睡懒觉、看电视)的习惯;戒掉美食(吃肉、喝酒等等)的习惯。戒烟的人或减肥的人知道戒掉一种行为和养成一种有些痛苦的行为有多难!由此可见糖尿病干预的难度。这也是为什么在欧洲和美国有很多专门的糖尿病管理组织的原因,对患者进行面对面地教育、辅导和干预。
为了让糖尿病患者改变生活方式,首先要让他们了解糖尿病的知识和危害,从而有改变行为的意愿。这就需要持续的教育。加上上述的四种行为,构成了糖尿病控制5架马车。
在美国还有一个专门针对糖尿病的职业,叫糖尿病教育工作者。糖尿病教育,又称糖尿病自我管理教育,是指与糖尿病患者及看护者互动、协同,并持续的糖尿病教育和干预过程。糖尿病教育工作者,又称认证糖尿病教育专员(CDE),一般在医院、诊所、专科医生诊所,以及糖尿病管理机构任职,有专门的协会:美国糖尿病教育者协会,以及认证机构:糖尿病教育工作者认证委员会(NCBD)。
正是由于这些糖尿病工作者多年教育和干预,使得美国已确诊糖尿病人平均年血糖检测次数200次以上,有的管理项目可使血糖检测频次高达每年300次以上,而中国确诊糖尿病患者的年血糖检测频次只有50次不到。这也是中国血糖仪市场受限制的主要原因,无论是智能还是手工的,首先要教育患者多扎手指头。
相比较坚持锻炼和节食,慢病患者更容易选择服药,因此坚持按处方服药成为慢病管理中的最重要的概念。上个世纪90年代,美国药师的职能转变为药学服务,尤其是针对老年和慢性病患者的健康咨询与服务。2003年小布什总统签署的医疗保险现代化法案(MMA)正式定义了“药品疗程管理” (MTM) ,2008年3月美国连锁药店协会基金会和美国药师协会联合发布了MTM的执行细则。2011年美国药店糖尿病、高血压和高血脂患者的90天处方用药依从性分别可达到61.2%,72.8% 和73.7%,而中国的用药依从性无论是在医院、药店和患者都还没有进入服务日程,糖尿病用药依从性只有20%不到。
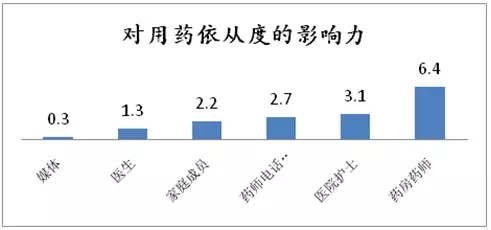
根据美国连锁药店协会的研究,基于相知的药师与患者面对面的沟通对用药依从度的影响力指数高达6.4,是家人的3倍,是医生的5倍,而媒体(纸媒和视频)的影响力只有0.3。
国外的“慢病管理+互联网”
随着互联网,尤其是移动技术和可穿戴设备的发展,患者健康数据上传或自动上传到云端,系统会将个性化的信息即时反馈给患者,患者信息分享给授权相关干预人员(全科医生、内分泌医生、营养师、教育专员、理疗师,等等),确实提高了慢病管理的效率。目前全球共有40000多个移动健康APP,针对糖尿病的就有1000多个,其中绝大部分并没有显示直接对血糖控制的效果。他们大多是药厂和器械制造商基于销售产品的服务外延,还有一些是作为软件让各类糖尿病管理机构使用,然后收取一定的使用费用。还有一些事糖尿病管理机构自己开发出来的。但以APP为核心发展患者会员,并提供糖尿病综合服务的商业模式非常罕见。Welldoc的BlueStar算是一种,但其核心竞争力是其专业的知识库,而不是APP本身。由于目前他的推广患者还很少,是否最终成为一种成功还的商业模式还有待观察。
中国的“互联网+慢病管理”是个伪命题
中国的“互联网+慢病管理”传承了中国互联网的特色,以流量为目标,没有服务,缺乏对管理效果的评估。围绕着慢病自我管理有许多专业人士,互联网也确实可以提高他们的服务效率,但是互联网本身并不能替代这些服务,所以配备这些专业人士是慢病管理的必要条件。美国大布法罗责任健保网络是慢病综合管理的组织,配备了许多移动医疗手段,还专门配备了专职协调员,负责与患者,以及和各个相关机构(专家)的沟通。每个协调员负责100个患者。
中国针对慢病患者的“互联网+”系统,在谈到他们的注册会员数时,都动辄上百万,甚至上千万。按照做服务的基本配置,如果有100万个患者,仅专业的协调员就需要10000个,还不包括相应的医师、药师和其他专家。大谈“互联网+慢病管理服务”的中国移动医疗大咖们心目中,对这类服务岗位的概念是缺乏认知的。
中国的“互联网+慢病管理”系统都试图将医生连接进来对慢病患者进行服务。姑且不提能连接多少医生,这些医生的水平如何,以及治疗方式(远程还是面诊),正如我们上面章节所讲的,治疗仅仅是慢病管理众多辅助要素之一,医生也只是专家中的一种,核心是配套服务慢病患者的自我管理。上面的数据也显示,在用药依从性的影响力上,医生不如护士,护士不用药师,面对面药师服务的影响力是医生的5倍。在慢病管理中,医生实际上是与患者接触最少的专业人士,因此对慢病患者生活方式的影响力也是最小的。
在不需要专业服务的领域,"互联网+"确实助推了很多行业,甚至颠覆了某些行业。但在慢病管理这个领域,专业服务平台是与移动和电信同样重要的基础设施,而这个基础平台比网络平台的建设更需要时间和金钱。目前这个专业服务平台的许多部件还没有列入更新转型和建设日程。所以,“互联网+”不可能像颠覆其他行业那样,以一种新的方式快速整合慢病管理市场,而是具有专业服务的慢病管理平台将互联网加进来。在慢病管理领域,应该是“慢病管理+互联网”,而不是“互联网+慢病管理”。
可悲的是,我们很多慢病相关的机构,如医院、药店,以及药厂却被“互联网+”洗了脑,不去转型和完善自己的服务体系,而去搞什么电商,这是典型的舍本求末。“互联网+慢病管理”这个伪命题搞得整个慢病管理及相关行业愈加浮躁。
当然,少部分有识之士认知到了这些问题,努力在做着完善慢病管理基础建设的艰难探索,说其艰难,最主要是缺乏政策支持。可以说,医改深化的下一步方向,是否能有力推动慢病管理的切实落地,很大程度上决定中国医改的成功与否。
本文来自第一药店财智(yaodiancaizhi)微信公众号,转载请注明出处!



评论